半月板損傷でやってはいけないこと6選と早期回復のためのポイント
半月板損傷とその回復への道
膝関節は私たちの日常生活において、立ち上がる、歩く、階段を上り下りする、走る、しゃがむといった、あらゆる動作の基盤となる重要な関節です。
その膝関節を支える「半月板(はんげつばん)」は、クッションのような役割を果たし、骨同士がぶつかり合うのを防ぎ、膝を滑らかに動かします。
しかし、スポーツや日常生活で無理なひねりや負荷がかかると、半月板は簡単に傷つき「半月板損傷」へと至ることがあります。
半月板損傷が起こると、痛み、腫れ、膝の引っかかる感覚などが現れ、日常生活に支障をきたします。
さらに、適切な対応をせずに放置すると、将来的な変形性膝関節症のリスクも高まり、膝の健康を長期的に脅かす懸念が出てきます。
そうならないためにも、しっかりとした知識を持ち、「やってはいけないこと」を回避したうえで、早期回復を目指すことが肝要です。
本記事では、半月板損傷とは何か、その症状や原因から始め、損傷後にやってはいけないことの詳細なリスト、そして早期回復へのポイントをご紹介します。
また、近年注目されている再生医療(PRP療法や幹細胞治療)についても解説し、あなたの膝にとって最適な選択肢を見つけるきっかけになれば幸いです。
半月板損傷とは?
半月板の役割
半月板は膝関節の大腿骨と脛骨の間に存在するC字形の軟骨組織で、内側と外側に1枚ずつ、合計2枚あります。
主な役割は以下の通りです。
衝撃吸収
歩行や走行、ジャンプなどで膝にかかる荷重を半月板が吸収・分散し、骨や軟骨へのダメージを軽減します。
関節の安定化
大腿骨と脛骨の接合面を適切な形で補い、膝関節がぐらつかないようにサポートします。
軟骨保護
関節軟骨が直接的な摩擦や衝撃で傷むのを防ぎ、膝関節の健康を長期的に維持します。
半月板損傷の原因と症状
半月板損傷は、激しいスポーツでの急な方向転換、無理なひねり動作、転倒や衝突などによる外傷的な原因が多く見られます。
また、中高年以降になると、半月板自体が経年的に弱くなり、日常生活上の些細な動作で傷つくこともあります。
主な症状としては以下が挙げられます
・痛みと腫れ
運動後や翌朝に膝が腫れ、ズキズキと痛むことがあります。
・引っかかり感・ロッキング現象
膝を曲げ伸ばしする際に「何かが挟まったような」ひっかかり感、あるいは一時的に膝が動かなくなるロッキング現象が起こることがあります。
・可動域制限
膝が完全に伸びきらなかったり、深く曲げられなかったりと、動きが制限される場合もあります。
半月板損傷でやってはいけないこと6選
半月板損傷からの回復を目指す上で、やってはいけない行為を理解することは非常に重要です。
痛みや炎症がある状態で、適切な知識なしに行動すると損傷を悪化させ、回復を大幅に遅らせてしまう可能性があります。
以下に、代表的な「やってはいけないこと」を一つずつ深掘りし、その背景や代替案、対策について詳しく解説します。

1.無理な歩行・走行の継続
なぜ危険なのか?
半月板が損傷している状態では、膝関節内で正常な荷重分散が行われにくくなっています。
その状態でランニングや長時間の歩行、激しいスポーツを続けると、損傷部位にさらなる負荷がかかり、裂け目が拡大したり、周辺組織へダメージを広げてしまう恐れがあります。
避けるべき状況例
- 痛みや腫れが引いていない段階でのジョギング
- 競技復帰を急ぐあまり、医師の許可なくトレーニングを強行
- 仕事や通勤で長時間歩く際に、休憩なしで膝を酷使
代替策・対処法
痛みがあるうちは、膝への負荷を極力減らします。
通勤時はエスカレーターやエレベーターを活用し、移動時間を短縮する工夫をしましょう。
軽度な痛みが落ち着いてからは、医師や理学療法士に相談して、低負荷なバイクエルゴメーター(固定式自転車)やプールでのウォーキングなど、関節に優しい有酸素運動から徐々に再開することが望まれます。
2.正座や深いしゃがみ込み動作
なぜ危険なのか?
正座や深くしゃがむ姿勢は、膝関節を大きく曲げるため、半月板に強い圧力がかかります。
損傷がある状態でこれらの動作を繰り返すと、膝の修復が妨げられ、痛みや炎症が長引く原因になります。
どのような場面で注意する?
- 和室での食事や来客対応で長時間の正座
- 重い荷物を床から持ち上げる際の深いしゃがみこみ
- ガーデニングや庭仕事などで膝を深く折りたたむ姿勢
代替策・対処法
必要がある場合は、膝の下にクッションを敷いたり、椅子やスツールを活用するなど、膝への負担を軽減する工夫を取り入れましょう。
荷物を持ち上げるときは、背筋を伸ばし、膝を軽く曲げる程度にとどめるなど正しいフォームを意識してください。
3.過度なストレッチや独自のリハビリ
なぜ危険なのか?
痛みを取り除きたい一心で、自己流のストレッチやリハビリを行うと、かえって損傷部位を刺激し、炎症を悪化させることがあります。
特に、無理に膝をひねったり押し込んだりする動作は、半月板をさらに損なう恐れがあるため要注意です。
避けるべき行動例
- インターネット上の動画を参考に、専門家の指導なしで行う極端なストレッチ
- 痛みを押して膝を強く伸ばし切る、もしくは深く曲げ続ける動作
代替策・対処法
膝の状態に合わせた適切なリハビリは、必ず医師や理学療法士の指導を受けて行いましょう。
専門家は膝関節の状態を見極め、段階的にストレッチや筋力強化メニューを組んでくれます。
また、自宅で行うストレッチも、「痛みが出ない範囲」や「適正な反復回数・強度」を守ることが重要です。
4.放置すること
なぜ危険なのか?
痛みや腫れが軽減しても、半月板損傷は自然に完全回復するとは限りません。
そのままにしておくと、半月板がさらに摩耗し、関節軟骨への影響も出て、将来的に変形性膝関節症を招くリスクが高まります。
放置のリスク
- 慢性的な膝痛や不安定感
- 関節軟骨へのダメージ蓄積
- 最終的には人工関節置換術が必要になるケースも
代替策・対処法
痛みや違和感が持続する場合は、できるだけ早く整形外科を受診し、適切な検査(MRIや超音波検査など)を受けることが大切です。
早期発見・早期治療により、保存療法や低侵襲な治療法で改善できる可能性が高まります。
5.体重の急激な増加
なぜ危険なのか?
体重が増えると、膝関節への負荷が増大します。
半月板損傷がある状態で体重が増加すると、関節への圧力が高まり、痛みの悪化や回復の遅れにつながります。
注意すべきポイント
- 食生活の乱れによる急激な体重増加
- 運動不足と過剰なカロリー摂取による肥満化
代替策・対処法
栄養バランスの取れた食事と適度な運動を心がけましょう。
カロリーコントロールやタンパク質、ビタミン、ミネラルの摂取を意識し、無理のない範囲で体重を管理することで、膝への負担を軽減できます。
6.不適切なサポーターや装具の使用
なぜ危険なのか?
市販のサポーターや装具を自己判断で使用すると、かえって動きを制限し、筋力低下を招く場合があります。
また、サイズや形状が合わないサポーターは血行不良を引き起こし、回復を妨げる可能性もあります。
代替策・対処法
必要な場合は医師や理学療法士に相談し、適切なフィット感のあるサポーターを選んでもらいましょう。
装着時間や使用時期も専門家の指示に従うことが大切です。

半月板損傷を早期回復させるためのポイント
基本は安静とRICE処置
RICE処置(Rest:安静、Ice:冷却、Compression:圧迫、Elevation:挙上)は、膝の痛みや腫れを軽減し、初期状態の悪化を防ぐ基本的なケアです。
特に損傷直後は安静を優先し、過度な動きを避けることで、損傷部位の炎症を抑え、回復を促します。
適切なリハビリテーション
リハビリは、膝の可動域回復や筋力強化に欠かせません。
理学療法士の指導のもと、軽いストレッチや筋トレ、アイソメトリックエクササイズ(静的筋収縮運動)などを行います。
段階的に難度を上げ、痛みがない範囲で続けることがポイントです。
膝周囲筋の強化
大腿四頭筋、ハムストリングス、内転筋、外転筋など、膝を支える筋肉をバランスよく鍛えることで、半月板への負担を軽減できます。
初期段階では椅子に座った状態で行う膝伸展運動や、ゴムバンドを利用した軽い負荷エクササイズから始め、徐々にスクワットやステップ運動などへ移行します。
体重管理と栄養バランス
膝への負担軽減には適正体重の維持が欠かせません。
高タンパク質、ビタミン、ミネラル、オメガ3脂肪酸などをバランス良く摂取し、コラーゲンを多く含む食品(鶏軟骨、ゼラチン、魚の軟骨など)も積極的に取り入れましょう。
サプリメントの活用も検討し、骨・軟骨の健康をサポートします。
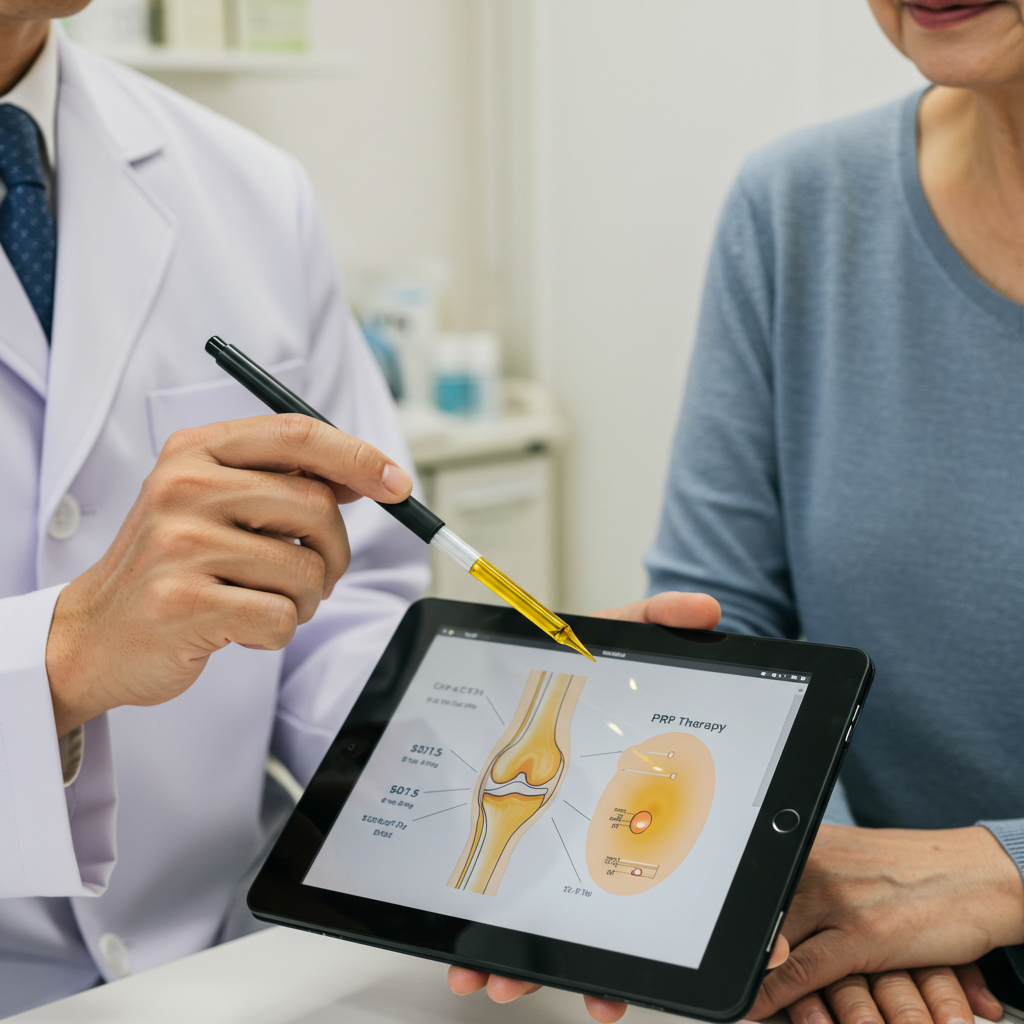
再生医療を活用した根本的改善
近年はPRP(多血小板血漿)療法や幹細胞治療など、組織再生を狙う先進的な治療法が注目を集めています。
これらは損傷組織の自然治癒力を高め、半月板の修復を促す可能性があり、従来の保存療法や手術を補完する新たな選択肢となっています。
半月板損傷の治療法
保存療法
軽度の損傷であれば、消炎鎮痛薬の服用、サポーターや装具の使用、理学療法によるリハビリといった保存的手段で対処します。
適切なリハビリと生活習慣の見直しによって症状が改善するケースも少なくありません。
手術療法(縫合・切除)
損傷が大きい場合や、断裂部分が関節内で引っかかりを起こしている場合には、関節鏡を用いた半月板縫合術や切除術が選択肢となります。
近年は可能な限り半月板を残し、将来的な変形性膝関節症のリスクを減らす「再建的手術」も増えています。
再生医療(PRP・幹細胞)
PRP療法は、患者自身の血液を採取・遠心分離して血小板を濃縮した「多血小板血漿」を患部に注入し、組織修復を促す治療法です。
一方、幹細胞治療は、脂肪などから採取した幹細胞を培養・増殖させて注入し、傷ついた組織の再生を目指します。
これらの治療法は「切らない膝治療」として近年注目をされています。
大阪で半月板損傷の再生医療を受けられるクリニック
大阪ひざ関節症クリニック
所在地:大阪市中央区心斎橋筋2-6-14 アクロスビル4階
PRP療法や培養幹細胞治療を提供しており、患者ごとの膝の状態に合わせてオーダーメイドの治療プランを策定します。
丁寧なカウンセリングや最新医療機器を活用し、膝の痛みからの根本的な改善を目指しています。
あさぐも整形外科
所在地:大阪府和泉市いぶき野5丁目1−2 pivo和泉中央2F
PRP療法やAPS療法といった再生医療を用いた膝関節治療を行っています。
経験豊富な整形外科医が、一人ひとりの患者のニーズに合わせた治療を提案し、質の高いフォローアップ体制でサポートします。
半月板損傷からの回復をスムーズにするために
自己判断を避け、専門家に相談
半月板損傷は、原因や症状、重症度により最適な治療法が異なります。
自己流の対処ではなく、専門家(整形外科医、理学療法士など)に相談し、正しい診断と治療方針を立てることが回復への近道です。
痛みへの向き合い方
痛みは体からの「休んでほしい」というサインです。
痛みが強いときは無理をせず、痛みが軽減してから軽い運動に移行します。
早期復帰を焦ると回復が遅れ、長期的なパフォーマンス低下を招くので注意が必要です。
心理的サポートとモチベーション維持
長期間のリハビリや日常生活の制限は精神的負担を伴います。
家族や友人、医療スタッフとのコミュニケーションを大切にし、無理のない目標設定で回復へのモチベーションを維持しましょう。
前向きな気持ちは回復にも良い影響を与えます。
まとめ
半月板損傷は、適切な対応と注意を払えば、回復や改善が期待できます。
「やってはいけないことリスト」を把握し、無理な運動や深い屈曲姿勢、独自の過度なリハビリ、放置などを避けることで、回復をスムーズに進めることが可能です。
また、栄養管理や適度なトレーニングによる筋力強化、最新の再生医療を含む治療選択肢の検討を通じて、膝の健康を取り戻す道筋をつくることができます。
今の膝の痛みや不安を、適切な行動と正しい知識で解消し、快適な日々に戻るための一歩を踏み出しましょう。専門家と二人三脚で、あなたの膝を健やかに保ち、将来にわたって動き続けられるよう、正しい情報と適切なケアを心がけてください。
#半月板損傷 #やってはいけないこと #膝